最近来院された患者様について少しお話ししたいと思います。
左上の歯がしみて痛く、食事ができないという主訴で来院されました。
レントゲンはこの様な感じです。
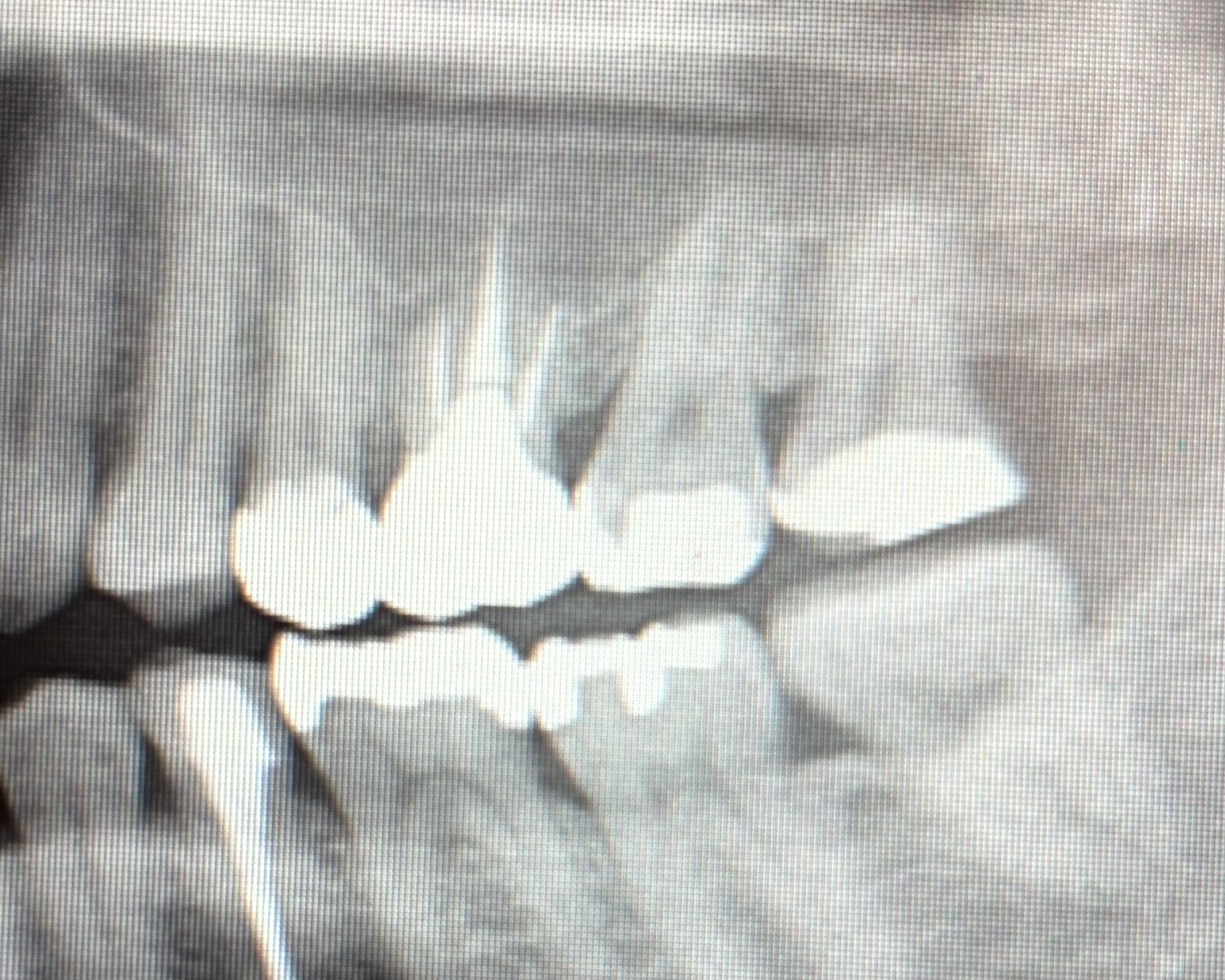
レントゲンについて説明します。
左上には神経の生きている歯が4、5、7、8番目の歯があります。
しみている歯はこの中のどれかです。
6番目の歯は神経がないので、しみることはありません。
しかしながらレントゲンからは、それほど強い症状が出るような虫歯はありません。
ここで多くの歯科医院での治療は、一番強くしみている歯の神経を取ることで解消しようとすると思いますが、これは間違いであり診査診断ができていないということになります。
私の診断では、神経のない6番目の歯を疑いました。
そこでCTを撮影すると、こんな画像が!!
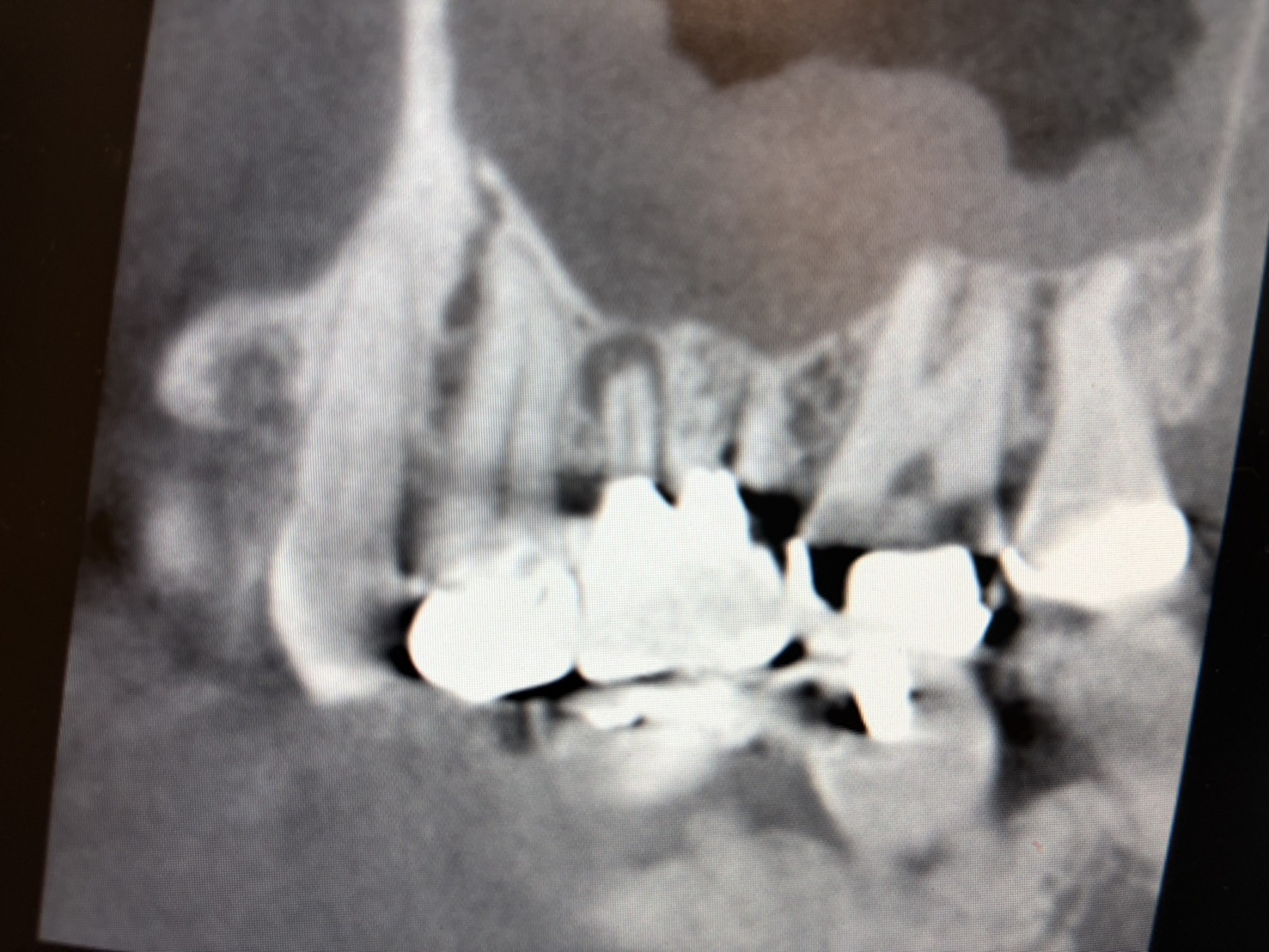
6番目の歯に大きな根尖透過像(黒くなっている部分)が認められ、さらに上顎洞内には上顎洞粘膜の肥厚も認められます。
これにより、治療すべき歯は6番目であると確信しました。
※根尖透過像:歯の根の先に炎症があり、黒く写っている状態
※上顎洞粘膜の肥厚:上顎洞の粘膜が炎症で厚く腫れている状態
しかし患者さんからすると、しみている歯ではなく別の歯を治療しようとしているため、「この歯医者は大丈夫か?」と思われたかもしれません。
なぜこのようなことが起こるのか?
これはトロントスタディープログラムを受講したことにより、日本の大学では教わらなかった内容を勉強できたことで、このような診断や何が起こっているのかを理解できるようになったからだと思っております。
重要なのは神経タンパクであるサブスタンスPとカルシトニン遺伝子関連ペプチドの作用により過敏化が起こり、周囲の歯に症状が出たと推測されます。
ややこしいことは楽しくないので省略します。
診断ができれば、あとは治療ですが、画像でもはっきりと映っているのは見落としの根管です。
本来4本治療しなければいけない根管があるのに、3本しか治療されていません。
ということで治療は3回で終了し、3回目に来院された時にはだいぶんしみるのがマシになりましたというお言葉をいただきました。
初診時は
「今すぐ神経を取ってほしい」
というご希望でしたが、結果的には神経を取らずに改善することができて良かったです。
治療後は来院されていないので、一度診せていただきたいのですが、お忙しいのかもしれませんね。
私が伝えたいのは、診査診断が非常に重要であるということです。
正しい診断ができる歯科医師に治療してもらうことをおすすめします。

